Page 1
L’Évacuation sanitaire (EVASAN), entendue comme le déplacement organisé d’un patient permettant l’accès à une offre de soin non disponible sur le territoire d’origine, est aujourd’hui une expérience largement partagée en Polynésie française. Les patients sont déplacés au Centre Hospitalier à Tahiti et éventuellement, dans un second temps, vers la France hexagonale ou la Nouvelle Zélande. La Caisse de Prévoyance Sociale (CPS), qui en assure l’organisation depuis 1997, ainsi que le financement du transport et des soins pour les affiliés des régimes, en dénombre 36 518 [1] en 2018, soit plus d’une EVASAN pour 10 habitants. Ces mobilités de santé permettent d’assurer une prise en charge hospitalière dans un contexte où la population polynésienne est dispersée sur un espace grand comme l’Europe alors que l’offre de soin se concentre surtout à Pape’ete. Cette organisation, paraissant inéluctable au premier abord, s’est imposée à la suite de circulations liées à l’histoire du Centre d’expérimentation du Pacifique (CEP) et aux transformations sociales qui accompagnent le passage de la Polynésie française du statut de colonie à celui de collectivité d’outre-mer.
La CPS distingue trois types d’EVASAN selon l’urgence et la destination. La majorité sont programmées, internes et non médicalisées, comme celles dont bénéficient les femmes enceintes ou les habitants des îles périphériques qui se rendent à Pape’ete pour une consultation de routine. Cette notice se concentre sur les deux autres catégories : les EVASAN urgentes intra-territoriales et les EVASAN extra-territoriales. Les premières concernent des patients en état critique nécessitant une expertise médicale et logistique spécifique ; entre 2010 et 2018, l’Institut de la statistique de la Polynésie française (ISPF) en recense en moyenne 555 par an [2]. Les secondes interviennent lorsque les capacités médicales ou techniques locales sont insuffisantes : en 2016, 672 patients ont été transférés dont 70 % vers Paris [3].
Cette notice retrace l’histoire de l’EVASAN selon deux axes. Elle l’envisage d’abord comme celle d’un dispositif logistique et médical, initialement mobilisé par les médecins militaires du CEP, puis réapproprié à partir des années 1980 par les urgentistes du système territorial, à la suite de la convention santé-solidarité de 1981, négociée par le ministère territorial de la santé et les médecins militaires du système de santé territorial avec le ministère de la santé. Cette convention, devait donner à la Polynésie française les ressources pour s’approprier cette nouvelle compétence, transférée lors du statut d’autonomie de 1977. La notice s’intéresse
Page 2
ensuite à l’expérience des patients, montrant comment le dispositif a été investi par les malades à travers des associations, puis institutionnalisé par la CPS via un système professionnalisé de visites à Paris. Cette assistance, historiquement liée au CEP sur les plans humain et financier, voit aujourd’hui sa pérennité fragilisée par l’arrêt de la « rente nucléaire » [4], renforçant les inégalités sociales de santé face à l’EVASAN.
- La vaccination comme réponse des médecins militaires de la Direction de la Santé Publique à l’insularité (années 1960)
La prise en charge médicale de la population a été développée au XIXe siècle par les médecins des Troupes coloniales [5]. En raison de la centralisation du pouvoir à Tahiti, l’offre de soin s’est concentrée autour de Papeete : une infirmerie militaire ouverte à Vaiami vers 1840 est devenue l’hôpital en 1884, restant jusque dans les années 1960 le seul des Établissements français de l’Océanie [6]. Dans les archipels, la population dépendait d’infirmiers ou de postes de secours visités périodiquement par des médecins itinérants. Jacques Teyssier, médecin-chef des Tuamotu-Gambier à la Direction de la Santé Publique (DSP) dans les années 1960, décrivait ainsi ces tournées :
Les activités c’était le traitement des malades qui se présentaient. Bon ça c’était … on n’en avait pas trop. Mais on avait surtout une activité de dépistage. Dépistage de la tuberculose, dépistage de la lèpre … une activité de prévention, des conseils oui mais surtout de vaccination donc on vaccinait systématiquement [7].
Page 3
Cette médecine, fondée sur la prévention et la vaccination plus que sur la consultation, permettait de médicaliser les archipels sans présence permanente dans un contexte de sous-financement de l’offre de soin caractéristique des espaces coloniaux [8] et des marges sanitaires métropolitaines [9].
Par exemple, Teyssier ne se rendait que deux fois par an aux Gambier, ces tournées nécessitant trois semaines de mer à chaque fois. En cas d’urgence, les médecins lançaient un appel radio pour qu’un navire ramène le malade à Tahiti, mais cela restait rare. En 1954, le chef du Service de Santé de l’hôpital de Papeete estimait que :
La solution idéale serait que chaque île dispose […] d’une station radiophonique. À Papeete, un hydravion […] sera prêt à répondre à tous les appels […] et les ramener éventuellement sur le centre de Papeete. Espérons que la situation économique permettra un jour de telles réalisations. [10]
L’EVASAN existait à l’état de projet dès les années 1950 mais il a fallu attendre l’installation du CEP pour que les conditions techniques et économiques de son développement soient réunies.
- L’introduction de l’EVASAN en Polynésie française par les médecins militaires du CEP (1963-1996)
En 1963, l’installation du CEP a entraîné la création d’un système de santé autonome centré sur l’infirmerie de garnison devenue en 1966 l’hôpital militaire Jean-Prince. Ce système, réservé aux militaires, aux personnels civils du CEA et aux sous-traitants, se distinguait de la DSP. Les médecins du CEP ne pratiquaient pas la même médecine : à la logique préventive (dératisation, assainissement des eaux, gestion des maladies infectieuses) s’ajoutait une médecine de l’urgence dans une optique de gouvernement des risques. Les administrateurs du CEP redoutaient que des décès accidentels ne ternissent la crédibilité de la gestion des risques [11]. C’est dans ce cadre que les médecins du CEP ont eu recours à l’EVASAN.
Page 4
Le médecin-commandant Perthus se félicitait, dans le rapport d’activité de juin 1964, de l’arrivée des premiers éléments « convoyage-réanimation » du corps de Santé « Air », composé du médecin-capitaine Piquemal-Baluard et de cinq sous-officiers, qui « va permettre [selon Perthus] de porter à son potentiel normal la F.M.C à Moruroa et à Hao en lui adjoignant la section « convoyage-réanimation » » [12]. La présence de ces soignants, spécialisés dans les évacuations sanitaires, était vue comme indispensable au développement d’une prise en charge médicale de qualité à Moruroa et à Fangataufa et seuls les médecins de l’armée de l’air disposaient à l’époque de ce savoir-faire technique.
Ces techniques d’évacuations sanitaires aériennes et urgentes permettant de transporter sur de longues distances des patients dans un état critique supposaient des compétences médicales et logistiques particulières (FIG 1). Elles ont été institutionnalisées dans les armées en 1945, après le développement spontané de pratiques d’EVASAN pendant la guerre, par la création du Groupement des moyens militaires de transport aérien et la professionnalisation de médecins et d’auxiliaires de santé spécialisés dans les évacuations aériennes : comme les convoyeuses de l’air [13]. Durant la guerre d’Indochine, 36 500 personnes ont bénéficié d’une évacuation aérienne. En août 1964, la Polynésie française a connu ses sept premières EVASAN urgentes, dont trois médicalisées [14]. Les principaux motifs étaient des accidents (fractures, brûlures) et, plus rarement, des maladies infectieuses (tuberculose, maladies vénériennes).
Figure 1

Figure 1 : EVASAN à Hao en 1976
Évacuation sanitaire sur l’atoll d’Hao par le personnel de l’hôpital du CEP en 1976. Pierre Ferrari / ECPAD.
Page 5
Bien que les civils ne travaillant pas pour le CEP ne soient pas censés pouvoir bénéficier d’évacuations internes ou internationales organisées par le service « convoyage-réanimation », le CEP a participé à des évacuations à la demande de Jacques Teyssier, selon lui pour « assurer son image de marque » [15]. Par exemple, il mentionne que le CEP avait autorisé le personnel de la DSP à utiliser les moyens de transport du CEP pour réaliser leurs tournées médicales. Jacques Teyssier ne mettait plus que deux jours pour se rendre aux Gambier contre trois semaines
Page 6
auparavant. Le système de santé du CEP prenait également directement en charge à l’hôpital de Hao les habitants du village d’Otep [16].
- La réappropriation de l’EVASAN par les médecins militaires coloniaux de la Direction de la Santé publique (1980-à nos jours)
C’est au tournant des années 1980 que l’accès des habitants de la Polynésie française aux EVASAN s’est généralisé. À la suite du statut d’autonomie interne de 1977, le gouvernement territorial est devenu compétent en matière de santé. Les médecins militaires de la DSP sont restés en poste comme coopérants, mais de nouveaux moyens ont été alloués grâce à la convention Santé-Solidarité signée en 1981 entre le Territoire et le gouvernement français [17].
Dans ce contexte, les docteurs Vincent Simon et Fabrice Jeanette ont organisé le service des EVASAN associant l’hôpital Mamao et la DSP. En 1983, une carte sanitaire est adoptée qui structure le système de santé de façon pyramidale : les dispensaires assuraient les soins de base et transféraient les cas graves vers Mamao. La réponse au problème de l’insularité a changé : ce n’étaient plus les médecins qui se déplaçaient mais les patients, ce qui a, du même coup, permis le développement d’une médecine hospitalière.
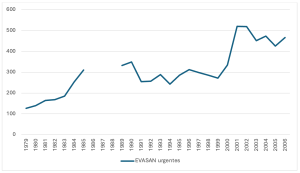
Cette réorganisation a provoqué une hausse rapide des évacuations. Alors qu’Emmanuel Vigneron compte 300 EVASAN internes dans les années 1960, il en recense 3 400 au début des années 1980 [18]. Les premières EVASAN, organisées par la DSP vers Paris, ont eu lieu à la même époque : à partir de 1985, le Dr Vincent Simon a commencé à orienter ses patients en oncologie vers l’hôpital de l’Hôtel-Dieu [19]. En 1981, le Territoire a acquis un avion de transport permettant d’effectuer des évacuations urgentes sans soutien du CEP.
Figure 2

Figure 2 : EVASAN aériennes urgentes internes à la Polynésie française (1979-2006).
Sources : Dossiers de la revue Manureva de 1985 et de 2018. Ces dossiers ne proposent pas de données sur la période 1985-1989.
Page 7
Le nombre d’EVASAN urgentes (FIG 2) réalisées par le Service de santé territorial a augmenté de façon régulière jusqu’en 1990. De 1990 à 2000, celui-ci s’est stabilisé ce qui peut s’expliquer, d’une part par le départ des derniers médecins militaires exerçant comme coopérants au sein du Service de santé territorial. En effet, les urgentistes civils arrivant de métropole pour les remplacer, ne maîtrisaient pas nécessairement ce dispositif. D’autre part, le recul progressif de l’activité du CEP à partir du moratoire sur les essais de 1991, a conduit à un recul de la présence médicale dans les Tuamotu-Gambier, avec par exemple la fermeture de l’hôpital de Hao [20]. En 1995, dans le sillage des conventions économiques de l’après-CEP, le vote de la Protection Sociale Généralisée (PSG), qui visait en partie, dans l’esprit des décideurs, à répondre à un changement social pathogène produit par le CEP, a étendu à l’ensemble de la population l’assurance maladie [21]. Jusqu’alors, seuls les salariés ainsi que quelques travailleurs indépendants pouvaient y prétendre. Environ 30% de la population résidant principalement dans les archipels périphériques n’avait ainsi pas droit à la protection sociale de la CPS. L’adoption de la PSG, notamment du Régime de solidarité territoriale, a permis aux populations vivant hors de l’économie salariale de bénéficier d’une prise en charge médicale remboursée par la CPS et ainsi des EVASAN. Cela explique la forte hausse du début des années 2000 : alors
Page 8
que 272 EVASAN urgentes ont été réalisées en 1999, on en compte 520 en 2001. Les EVASAN non-urgentes ont également connu une augmentation, passant de 17 000 en 2001 à 23 000 en 2005. Entre 2000 et 2012, le coût moyen annuel des EVASAN est de 1,2 milliards de francs FCP [22].
Des pratiques d’évacuations sanitaires aériennes se sont développées également dans les autres DOM-TOM et, dans une moindre mesure, en France hexagonale afin de compenser les inégalités territoriales de santé. En Nouvelle-Calédonie, on trouve quelques traces d’EVASAN urgentes assurées par l’armée avant les années 1980. À partir de 1979, un bureau centralisé des évacuations sanitaires est créé à l’hôpital territorial de Nouméa [23]. Toutefois, en raison d’infrastructures aéroportuaires et de ressources financières plus limitées, liées notamment à l’absence de « rente nucléaire », les EVASAN semblent s’y être développées de manière moins importante qu’en Polynésie française.
L’augmentation globale des EVASAN urgentes, qui a partiellement compensé les inégalités territoriales de santé, ne doit cependant pas masquer la persistance d’autres dimensions, en particulier le genre. L’ISPF [24] note qu’entre 2010 et 2018, 368 hommes contre 223 femmes âgés de 32 à 64 ans ont été admis en réanimation au CHPF à la suite d’une EVASAN, soit un sex-ratio de 1,7. Contrairement au service de gynécologie, aucune raison épidémiologique ne semble expliquer cette surreprésentation masculine, même si une analyse par pathologie aurait permis d’étayer l’argument.
Ces écarts renvoient donc à un accès genré différencié aux EVASAN, révélant la manière dont le système de santé produit lui-même des inégalités de traitement. Jean Peneff [25] met en évidence l’existence d’un « tri social des patients » selon le genre et la classe sociale opéré, en partie inconsciemment, par les urgentistes. Plus récemment, Muriel Darmon [26] montre que les femmes mettent jusqu’à trois fois plus de temps que les hommes à parvenir à l’hôpital après un AVC à gravité et à lésions équivalentes, les professionnels accordant davantage de crédibilité aux hommes et reconnaissant plus rapidement la gravité de leur état. Par ailleurs, socialisées à prendre soin des autres, les femmes tendent à minimiser leurs propres symptômes, malgré une culture médicale généralement plus élevée. Ces travaux offrent ainsi des pistes pour
Page 9
comprendre comment les EVASAN peuvent contribuer à la reproduction des inégalités sociales de santé dans un contexte de fortes mobilités sanitaires.
- Inégalités et dispositifs d’assistances : Le cas des EVASAN vers Paris
Les soins en EVASAN sont progressivement devenus une expérience ordinaire pour les Polynésiens. Néanmoins, dans les années 1980, la plupart des patients refusaient d’être évasanés en raison des difficultés matérielles et psychologiques, surtout pour les EVASAN extraterritoriales, alors même que les conditions techniques et économiques étaient réunies. Un médecin en charge du service de pneumologie à la fin des années 1980 explique que « la plupart [de ses patients] refusaient [à l’époque] de se faire évasaner. Pour eux ça voulait dire la mort loin de chez eux » [27]. Ceux qui acceptaient avaient souvent déjà connu des mobilités hors ou au sein de la Polynésie.
Dans le contexte des premières EVASAN extraterritoriales, des formes d’aide aux patients soignés à Paris ont émergé. Magalie [28], Tahitienne installée à Paris avec son mari médecin militaire dans les années 1980, qu’elle a rencontré lors d’une de son affectation au CEP, raconte avoir accompagné des patients en leur fournissant vêtements, nourriture et soutien affectif [29]. « Avant, la CPS s’était-elle ! » m’explique son mari. L’assistance a commencé à devenir plus systématique lorsque l’Association des Amis de la Polynésie française, fondée en 1972 par des anciens du CEP s’est réorientée dans les années 1980 vers l’assistance aux malades évacués [30]. Elle comptait alors plus de 1 700 membres contre une cinquantaine aujourd’hui mais continue d’apporter un soutien matériel et affectif aux malades, même s’il et bien moins important qu’autrefois [31].
Le champ associatif qui trouve son origine dans les mobilités entre la France et la Polynésie français induites par le CEP a été institutionnalisé au début des années 2000. La CPS a mis en place un système professionnalisé de visite à Paris visant à assister matériellement et affectivement les patients, tout en contrôlant le respect de leurs engagements médicaux et administratifs, c’est-à-dire qu’ils ne travaillent pas et qu’ils suivent bien leur traitement. En cas de manquement, ils risquent de perdre leurs droits et doivent rembourser les frais de leur EVASAN. Le statut d’évasané, garanti par la CPS, protège les patients tout en pouvant être
Page 10
précarisant, par exemple en empêchant des patients dont l’EVASAN dure plusieurs années de trouver un travail. Par ailleurs, en 2002, Patrice Jamé, un Tahitien dont la fille avait été évasanée, a fondé, l’association A Tauturu ia Na, qui aide les patients avant et pendant leur EVASAN. Les dons et les subventions publiques ont permis à l’association de se développer en ouvrant des bureaux dans de nombreuses îles.
Depuis la fin des conventions économiques de l’après-CEP, à partir de 2006, le système des EVASAN est interrogé. Des audits ont souligné leur coût élevé sans proposer d’alternatives, tandis que les réformes successives de la PSG se sont refusées à augmenter les cotisations, privilégiant une réduction des dépenses : alors qu’elles étaient cinq au début des années 2000, il ne reste aujourd’hui qu’une visiteuse à Paris. Selon les enquêtés, la CPS finance de moins en moins les accompagnants et renouvelle plus rarement les statuts de longue maladie, fragilisant surtout les patients les plus précaires. L’affaiblissement de ces dispositifs d’assistance accentue ainsi les inégalités sociales face à l’EVASAN.
Les EVASAN ont donc été initialement développées par la médecine militaire avant de devenir un pilier de l’organisation des soins dans les départements et les pays d’outre-mer. En Polynésie française, le CEP a singularisé trois aspects des EVASAN. Tout d’abord, les premières EVASAN ont eu lieu dès les années 1960 en Polynésie française contre dans les années 1980 en Nouvelle-Calédonie. Ensuite, les circulations entre la Polynésie française et la France hexagonale liées aux CEP ont contribué au développement d’un champ associatif important autour des EVASAN qui en facilite encore aujourd’hui l’organisation. Enfin, les conventions économiques de l’après-CEP obtenues par les Polynésiens ont permis aux partenaires sociaux de mettre en place une protection sociale universelle renforçant l’accessibilité des personnes sans emplois salariés aux EVASAN.